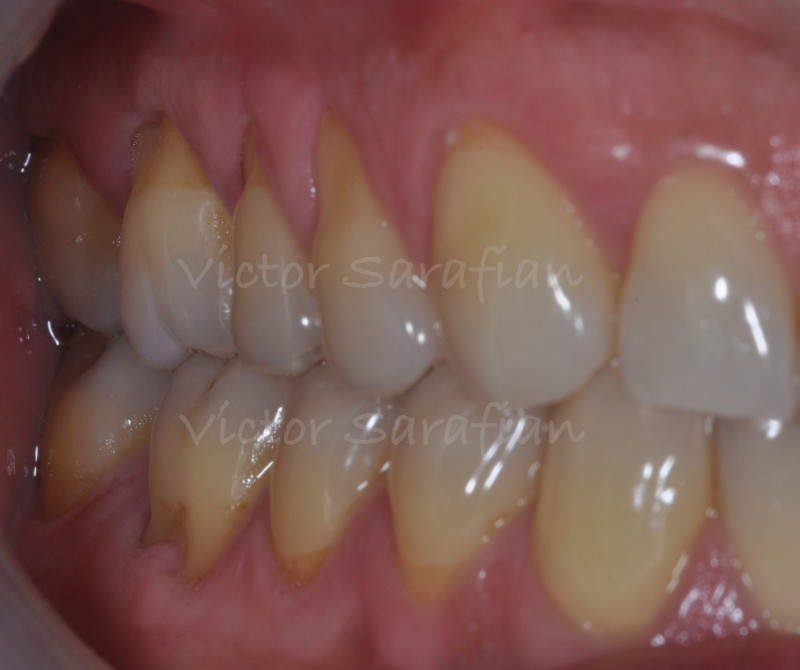
Les récessions tissulaires marginales ou récessions gingivales sont définies comme la dénudation partielle de la surface radiculaire due à la migration apicale de la gencive marginale (Guinard et col. 1977). L’exposition des surfaces radiculaires provoquent chez ce patient, en plus du déficit esthétique lors de son sourire (déficit en « Pink Esthetic Score » Fürhauser et col. 2005), des hypersensibilités dentinaires handicapantes au quotidien (Addy et col. 1995).
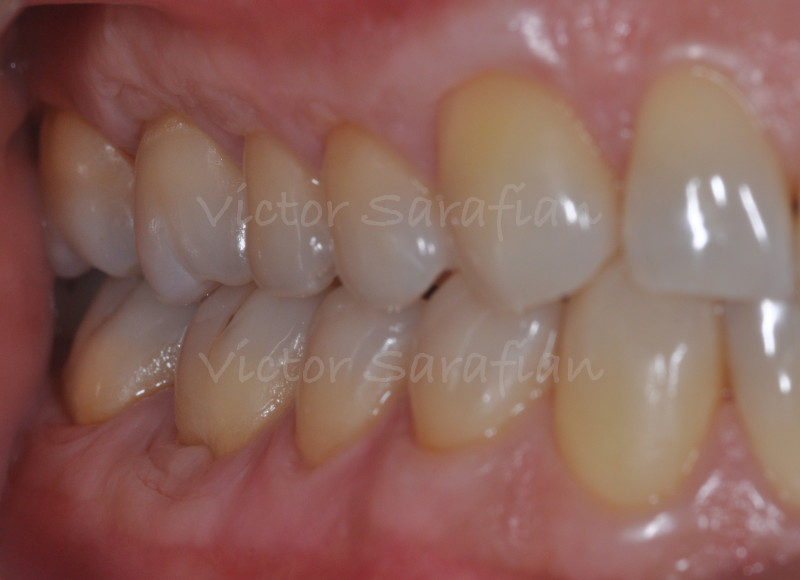
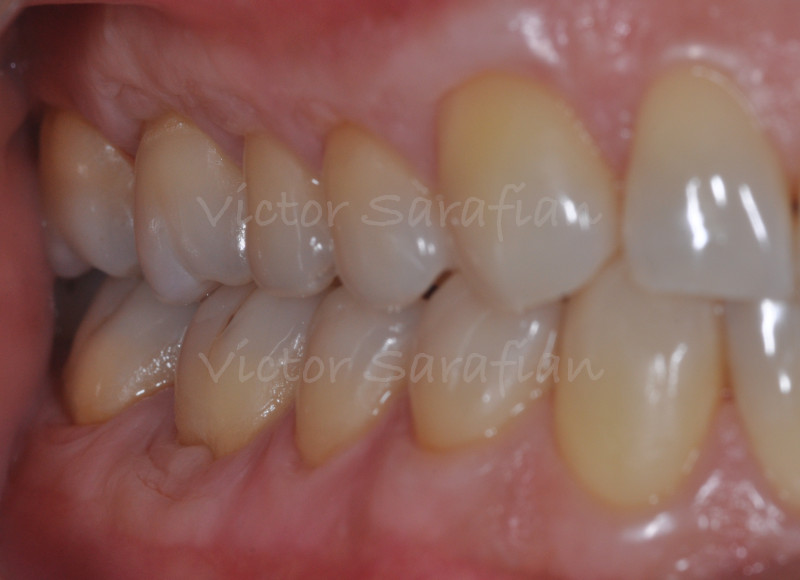
L’examen clinique révèle un parodonte de type IV (Maynard et Wilson 1980) avec des récessions gingivales multiples qui concernent l’ensemble des dents des deux arcades maxillaire et mandibulaire ainsi qu’une présence de plaque et de tartre. L’étiologie multifactorielle de cette maladie repose chez ce patient sur une fragilité anatomique du parodonte, fin et festonné (Seibert et Lindhe 1989), sur lequel ce dernier applique un brossage “traumatique” et horizontal, facteur déclenchant prépondérant (Bergstrom et col. 1979).
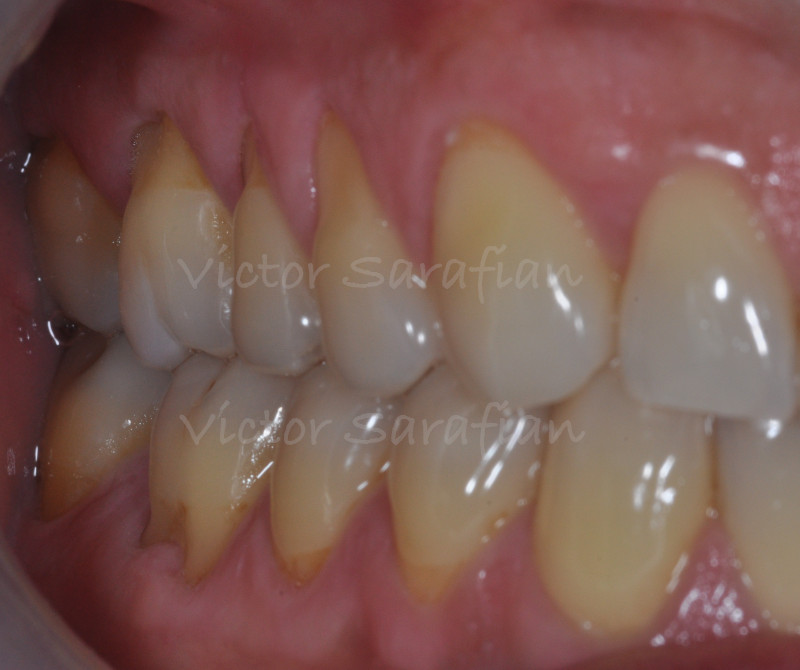
Nous sommes en présence de récessions de type RT1 c’est à dire qu’il n’y a aucune perte d’attache inter proximale (Cairo et col. 2011) et la majorité des récessions n’atteignent pas la ligne mucco-gingivale (Classe 1, Miller et col. 1985)
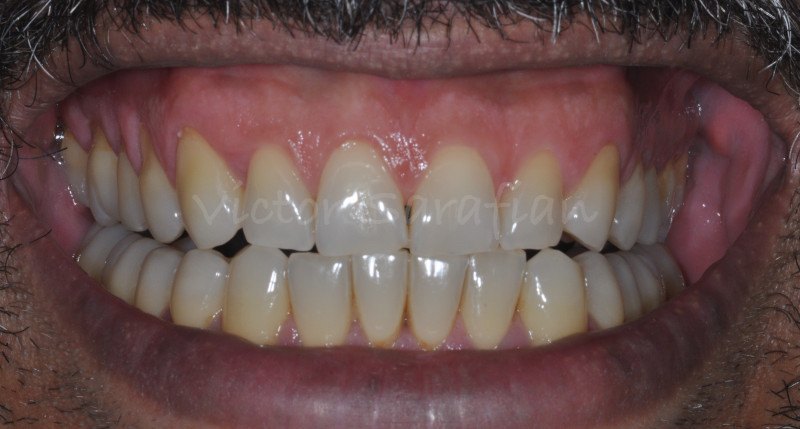
La ligne du sourire très haute de ce patient (Classe 1, Liebart et col. 2004) entraînent la visibilité du parodonte marginal justifiant d’autant plus la thérapeutique correctrice de recouvrement radiculaire par chirurgie mucco-gingivale (greffe gingivale).
Nos objectifs sont non seulement d’obtenir un recouvrement radiculaire, résolvant alors les hypersensibilités, mais également un épaississement des tissus parodontaux, offrant une résistance du parodonte aux agressions mécaniques et bacteriennes alors garant de la stabilité des résultats à long terme (Wennström et col. 1996)
Le traitement du secteurs 1 fait appel à la technique du lambeau positionné coronairement avec rotation papillaire décrite par Zucchelli et De Sanctis en 2000 ; alors que le secteur 4 est traité selon la technique du tunnel modifiée issue de la technique princeps de Allen en 1994 (Azzi et col. 1998 ; Tozum et col. 2003).
La thérapeutique initiale est réalisée lors d’une séance préalable. Elle consiste après enseignement à l’hygiène bucco-dentaire, en la réalisation d’un détartrage et polissage minutieux qui ont pour objectif d’obtenir un contrôle de plaque adéquate.
À la mandibule, la phase chirurgicale consiste, après anesthésie locale et surfaçage radiculaire minutieux, en la réalisation d’un lambeau de demi épaisseur sans décharge ni section des papilles.
Chaque papille doit en effet être tunnelisée et le lambeau doit s’étendre au delà de la ligne mucco-gingivale (dissections des fibres musculaires) afin de pouvoir être tracté coronairement sans tension.
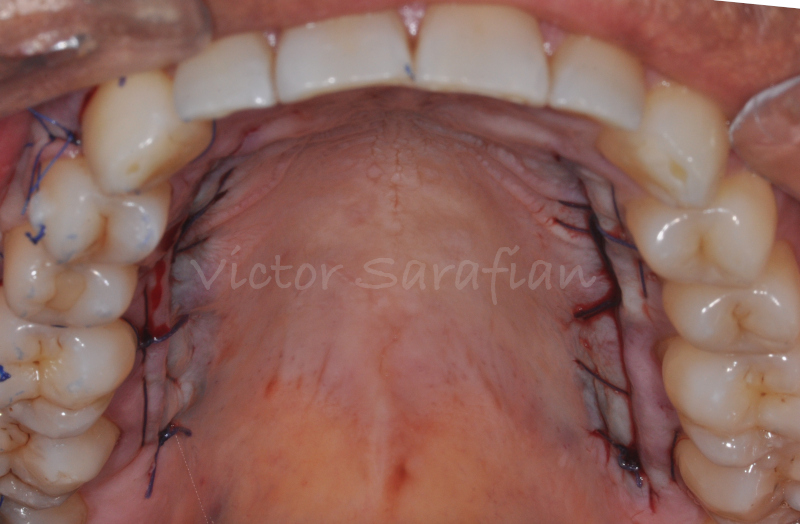
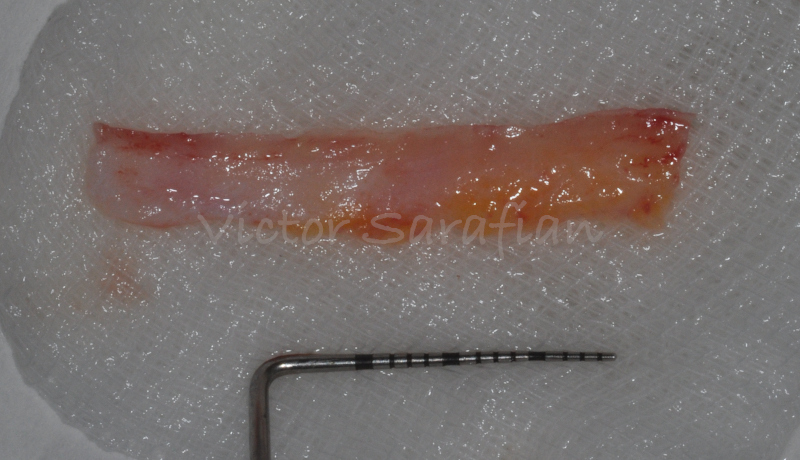
Le site donneur est ensuite préparé, et au moyen d’une incision horizontale palatine, un greffon conjonctif de longueur suffisante est prélevé (Bruno 1994). Immédiatement après le prélèvement la compression du site donneur permet d’assurer une première hémostase. Cette incision simple est suturée par la technique décrite par Borghetti et col. 2000 afin de stabiliser le lambeau et permettre une cicatrisation de première intention.
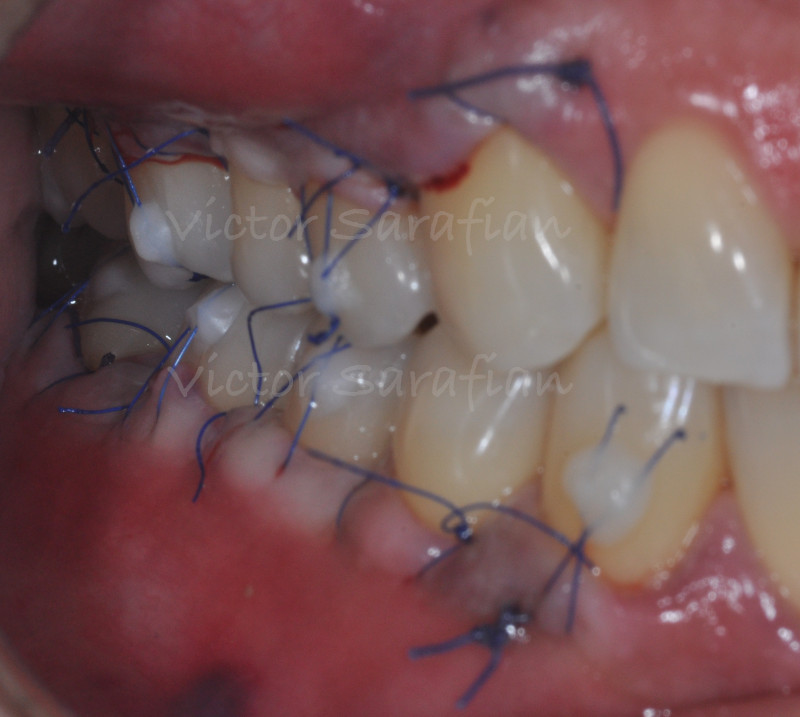
Sur le site receveur, le greffon est ensuite inséré sous le lambeau par la récession la plus large à l’aide de sutures, et est stabilisé en regard des prémolaires et molaires du patient. L’aiguille est dans un premier temps introduite à l’extrémité distale du lambeau, de l’extérieur vers l’intérieur, puis passe sous les papilles et ressort par la récession la plus large. Le greffon conjonctif est saisi par un point matelassier vertical puis l’aiguille est insérée sous le lambeaux par cette même récession et viens ressortir du lambeau à côté du point d’entrée. Le greffon est alors tracté dans le lambeau et stabilisé sur une extrémité. La même procédure est réalisée pour stabilisé l’autre extrémité du greffon mais du cote mésial du lambeau.
Par un jeu de sutures suspendues dont certaines sont collées au composite directement sur les faces vestibulaires des dents, l’ensemble lambeau et tissu conjonctif est déplacé coronairement, plaqué aux surfaces radiculaire préalablement préparées, et maintenu en position coronaire.
Au maxillaire, la phase chirurgicale consiste, après anesthésie locale et surfaçage radiculaire minutieux, en la réalisation d’un lambeau sans décharge à partir de la récession la plus haute à traiter (dent #15). La hauteur de cette récession est reportée du sommet de la papille en direction apicale de part et d’autre de cette dent, puis l’incision se dirige vers la gencive marginale des dents adjacentes. On répète cette procédure sur l’ensemble des dents à traiter.
Le trajet d’incision ainsi tracé, la dissection est réalisé de mésial vers l’intérieur du lambeau puis de distal vers l’intérieur du lambeau. Cette dissection doit être en épaisseur partielle jusqu’à la zone la plus apicale des récessions, puis en pleine épaisseur jusqu’à la ligne muco-gingivale (lame du bistouri parallèle à l’os dans un plan profond) et enfin en épaisseur partielle la plus superficielle possible afin d’obtenir un lambeau sans tension (lame du bistouri parallèle aux faces vestibulaires dents).
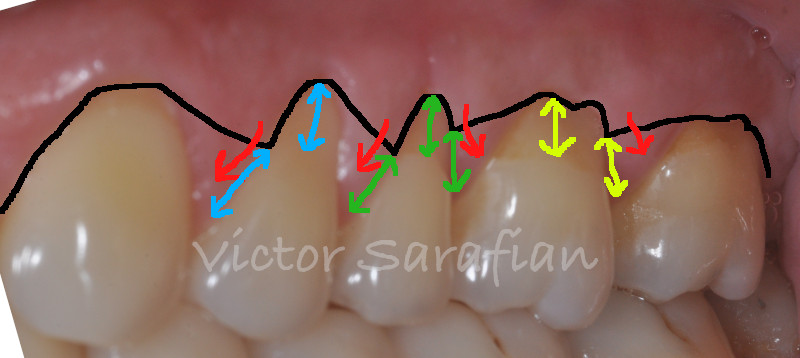
S’agissant d’un lambeau positionné coronairement les papilles anatomiques seront désépithélialisées pour recevoir les nouvelles papilles chirurgicales.
Le prélèvement du greffon sera réalisé, du côté opposé du palais, selon la même technique que celle citée précédemment. Il sera stabilisé en mésial et distal du lambeau. Les papilles anatomique et chirurgicales seront suturées entres elles (des extrémités vers le centre du lambeau) ce qui positionnera le lambeaux coronairement et permettra de recouvrir l’ensemble des récessions.
L’absence de tension lors de la fermeture du lambeau repose sur la qualité de la préparation de la dissection, et permettra alors une cicatrisation de première intention (Burkhardt et col.2010).
Certains points additionnels, ayant pour but d’optimiser le plaquage du lambeau sur les surfaces radiculaires, sont rajoutés au collet des dents et sont fixés sur les faces vestibulaire à l’aide de composite.
Le patient repart avec une gouttière de protection palatine, des conseils post opératoire et une prescription médicamenteuse. Il est revu après 15 jours pour déposer les sutures (Borghetti et col. 2008).
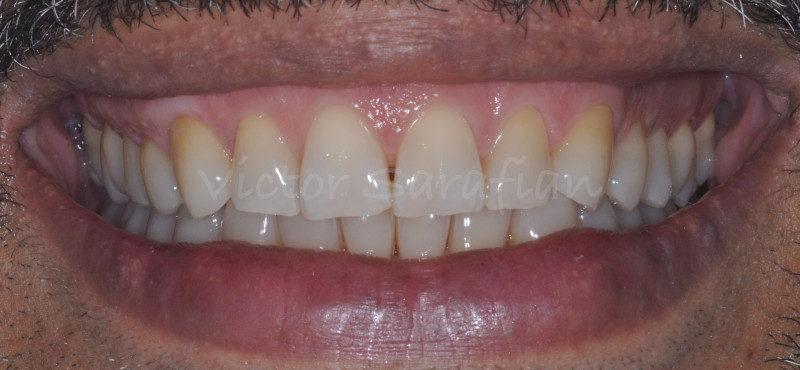
Le résultat à 16 mois montre un recouvrement total et stable dans le temps. Le patient nous signale une disparition complète des hypersensibilités et une meilleure esthétique de son sourire.
- Guinard EA, Cafesse RG. Localized gingival recession. I. Etiology and prevalence. J West Soc Periodontol Periodontal Abstr 1977 ; 25 : 3-9.
- Fürhauser R, Florescu D, Benesch T, Haas R, Mailath G, Watzek G. Evaluation of soft tissue around single-tooth implant crowns : the pink esthetic score. Clin Oral Implant Res 2005 Dec ; 16 (6) : 639-44.
- Addy M, West N. Etiology, mechanism and managment of dentine hypersensitivity. Curr Opin Periodontol 1994 ; 2 : 71-7.
- Maynard G, Wilson RD. Diagnosis and managment of muccogingival problems in children. Dent Clin North Am 1980 ; 5 (2) : 9-13.
- Seibert J, Lindhe J. Esthetics and periodontal therapy. In : Lindhe J, ed. Copenhague : Munksgaard ; 1989. p. 477-514.
- Bergstrom J, Lausted S. A epidemiologie approach to tooth brushing and dental abrasion. Community Dent Oral Epidemiol 1979 ; 7 : 57-64.
- Cairo F, Nieri M, Cincinelli S, Mervelt J, Pagliaro U. The interproximal clinical attachment level to classify gingival recessions and predict root coverage outcomes: an explorative and reliability study. J Clin Periodontol 2011 ; 38 : 661–666.
- Miller PD. A classification of marginal tissue recession. Int J Periodont Rest Dent 1985 ; 5 (2) : 9-13.
- Liebart MF, Fouque-Deruelle C, Santini A, Dilier FL, Monnet-Corti ,. Glise JM, Borghetti A. Smile line and periodontum visibility. Periodont pract today, 2004 ; 1 : 17-25.
- Wennström JL, Zucchelli G. Increased gingival dimensions. A significant factor for successful outcome of root coverage procedures ? A 2-year prospective clinical study. J Clin Periodontol 1996 ; 23 : 770-777.
- Zucchelli G, De SanctisM. Treatment of multiple recession-type defects in patients with esthetic demands. J Periodontol 2000 ; 71 (9) : 1506-1514.
- Allen Al. Use of the supraperiosteal envelope in soft tissue grafting for root coverage. I. Rationale and technique. Int J Periodontics Restorative Dent. 1994 ; 14 : 216-27.
- Azzi R, Etienne D. Recouvrement radiculaire et reconstruction papillaire par greffon conjonctif enfoui sous un lamebeau vestibulaire tunnélisé et tracté coronairement. JPIO 1998 ; 17 : 71-77.
- Tozum TF, Dini FM. Treatment of adjacent gingival recessions with subepithelial connective tissue grafts and the modified tunnel technique. Quitescence Int. 2003 ; 34 : 7-13.
- Bruno JF. Connective tissue graft technique assuring wide root coverage. Int J Periodontics Restorative Dent 1994 Apr ; 14 (2) : 126-37.
- Borghetti A, Monnet-Corti V. Chirurgie plastique parodontale. JPIO 2000.
- Burkhardt R, Lang NP. Role of tension in primary wound closure of mucoperiosteal flaps : a prospective cohort study. Clin Oral Implants Res 2010 Jan ; 21 (1) : 50-4.
- Borghetti A, Monnet-Corti V. La greffe de conjonctif enfoui : indications et prélèvement. Chirurgie plastique parodontale – 2ème édition. JPIO 2008 ; 10 : 161-175.